調剤過誤の事例
調剤過誤を起こさないためには、実際にどのような調剤過誤があったのかを知ることも大切です。そこで、そこで、2019年~2026年にどのような調剤過誤があったのか、そして考えられる対策についてを見てみるとしましょう。
調剤過誤とは?
調剤過誤の定義
調剤過誤とは、薬剤師が行う調剤業務において、本来なされるべき調剤と異なる結果となった事態を指します。具体的には、薬剤の取り違え、用量・用法の間違い、分包・一包化の誤り、交付忘れ、服薬指導の内容不備など、患者に交付される薬が「処方の内容」または「患者にとって適切な治療」と一致しない状態が該当します。
こうした調剤過誤は、患者の健康被害につながるものから、患者に交付される前の段階で発見されたものまで幅広く含まれます。そのため、単に「事故の有無」だけでなく、発生した事象自体を把握・記録し、改善につなげていくことが求められます。
調剤過誤の広義/狭義
一般的に「調剤過誤」という言葉は、文脈によって次の二つの意味で使われることがあります。
狭義(一般的認識)では、調剤の誤りによって患者の健康被害が実際に生じた場合、あるいは治療の延期・中断などの不利益が現れたケースを指して使われることが多いです。この場合、「事故=調剤過誤」というイメージになりやすく、結果として問題が顕在化したケースだけに注目が集まります。
広義(リスクマネジメント上の認識)では、患者に被害が発生したかどうかにかかわらず、調剤行為として望ましくない状態が発生した事例を広く含めます。患者に交付される前に気付いたミスや、ヒヤリとした出来事(ヒヤリ・ハット)も「調剤過誤に含めて扱う」ことで、重大事故を未然に防ぐという考え方です。
現場で安全性を高めるうえでは、狭義の「結果としての事故」だけでなく、広義の「小さなズレや違和感」も含めて共有・分析していく姿勢が重要です。
類似用語との明確な違い
調剤過誤
調剤過誤は、薬剤師の行う調剤業務の中で起きた誤りそのものを指す言葉です。たとえば薬の取り違え、用量の間違い、分包単位のミス、服薬指導内容の誤りなど、原因や発生場所は問いません。患者への影響が生じているかどうかにかかわらず、「本来あるべき調剤行為から外れている状態」があれば調剤過誤があったといえます。
調剤事故
調剤事故は、調剤過誤の結果として、患者に健康被害や不利益が実際に生じた状態を指すことが一般的です。例えば、誤った薬剤を一定期間服用したことで症状悪化や副作用が発生した、減量基準を満たしているのに高用量が継続され出血や転倒リスクが増大した、といったケースがこれにあたります。
つまり、「調剤過誤」=行為の誤り、「調剤事故」=その結果としての被害という関係にあります。
ヒヤリ・ハット
ヒヤリ・ハットとは、調剤の現場で「患者の被害には至らなかったものの、うまくいかなければ事故になっていた可能性が高い事例」を指します。例えば、レセプトコンピュータへの入力ミスを鑑査で気付いて訂正した、薬剤棚へ戻す際に別の薬に紛れさせそうになったが直前で気付いた、といった場面です。
リスクマネジメントの観点では、ヒヤリ・ハットの収集と分析が、過誤防止の鍵となります。重大事故の多くは、その前段階として小さなミスや違和感が繰り返し起きているとされており、ヒヤリ・ハットを「単なるラッキーな出来事」として流さず、情報共有と仕組みの見直しにつなげていくことが重要です。
調剤過誤・事故のレベル分類
調剤過誤や調剤事故は、発生した事象の重さや患者への影響度に応じてレベル分類しておくと、院内・薬局内での情報共有や対策の優先順位付けが行いやすくなります。ここでは、一般的に用いられる考え方を参考に、分かりやすい形でレベル分類の一例を示します。
| レベル | 状態 | 薬剤師の対応 |
|---|---|---|
| レベル0 | 交付前に発見された誤り(ヒヤリ・ハット) | 原因の整理、改善策の検討と共有 |
| レベル1 | 患者に交付されたが服用には至らなかった | 患者・家族への説明と謝罪、薬の交換・回収 |
| レベル2 | 誤って服用されたが、治療を要する健康被害なし | 経過観察、必要に応じて医師への報告、事実の記録 |
| レベル3 | 誤って服用され、治療を要する健康被害あり | 医師・専門医と連携した対応、家族への説明、場合により賠償対応 |
| レベル4 | 死亡または永続的な障害が残存 | 重大事故としての報告義務対応、法的対応、原因究明と組織的な再発防止策の構築 |
このようにレベル分けしておくことで、単に「ミスの有無」を見るのではなく、発生した影響の大きさに応じた対応や検討の深さを揃えやすくなります。また、レベル0やレベル1の段階でどれだけ多くの事例を拾い上げられるかが、レベル3・4の重大事故を減らすうえで重要になります。
薬剤師・薬局が負う法的責任
調剤過誤は、単なる「仕事上のミス」で済まされるものではなく、結果によっては刑事・行政・民事の各側面から責任を問われる可能性があります。まずは、薬剤師個人が負うことになる刑事上の責任について整理しておきましょう。
対象となるのは、調剤に関して業務上必要な注意義務を怠った薬剤師です。結果として患者に死傷などの被害が生じた場合、その原因となった行為が「業務上の過失」と評価されれば責任追及の対象となります。
根拠法としては、刑法第211条(業務上過失致死傷罪)が挙げられます。業務に従事する者が、その業務に内在する危険を十分に認識しながらも必要な注意を払わなかった結果、人を死傷させた場合に成立するとされています。
この罪が成立すると、過失の程度や結果の重大性に応じて、罰金刑にとどまらず、懲役や禁錮といった自由刑が科される可能性もあります。意図的な加害行為でなくても、調剤過誤によって重大な結果が生じた場合には、刑事事件として扱われ得ることを念頭に置く必要があります。
行政責任(薬剤師・薬局に対する行政処分)
調剤過誤によって社会的な安全性が損なわれたと判断された場合、薬剤師個人や薬局(開設者)に対して行政上の処分が行われることがあります。これは刑事処分とは別に、医療提供体制の安全確保を目的として行われるものです。
対象は、薬剤師個人および薬局の開設者です。重大な過誤や度重なる不適切な業務が確認された場合、行政機関は資格・許可に関わる処分を行う権限を持っています。
根拠法としては、薬剤師法や、医薬品、医療機器等の品質、有効性及び安全性の確保等に関する法律(いわゆる薬機法)などが挙げられます。これらの法律に基づき、以下のような処分が行われる可能性があります。
- 薬剤師個人への処分:戒告、一定期間の業務停止(最長2年)、薬剤師免許の取消し など
- 薬局への処分:業務停止命令、薬局開設許可の取消し など
こうした行政処分は、薬剤師としてのキャリアや薬局の存続に直接影響します。現場での判断ミスが、個人だけでなく組織全体の信頼や事業継続に関わる結果につながることを意識しておくことが大切です。
民事責任(損害賠償責任)
調剤過誤によって患者に損害が発生した場合、薬剤師や薬局は民事上の損害賠償責任を負う可能性があります。ここでいう損害には、治療費や通院に伴う交通費といった直接費用だけでなく、休業による収入減少や精神的苦痛に対する慰謝料なども含まれます。
根拠法としては、民法第709条(不法行為責任)が基本となります。「故意または過失により他人の権利又は法律上保護される利益を侵害した者」は、その損害を賠償する責任を負うと定められています。また、民法第715条(使用者責任)により、薬剤師を雇用している薬局側(開設者)も連帯して賠償責任を負うことがあります。
整理すると、以下のようなイメージになります。
- 薬剤師個人:自らの過失により患者に与えた損害(治療費、休業損害、慰謝料など)について賠償責任を負う立場
- 薬局(開設者):従業者である薬剤師のミスであっても、使用者責任に基づき患者に対して賠償責任を負う立場
現実には、賠償額が高額になるケースも想定されるため、薬剤師賠償責任保険に加入しておくことが重要です。個人と組織の双方でリスクを適切に分散し、万が一の場合でも患者への補償を十分に行える体制づくりが求められます。
薬局内での具体的な対応フロー(事故発生時)
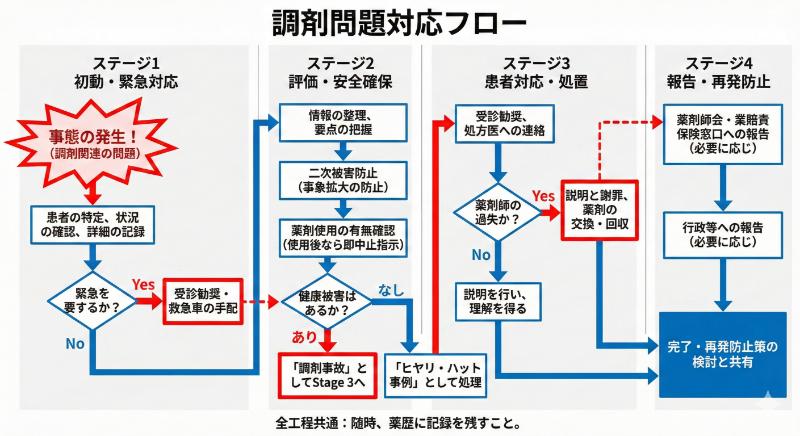
調剤過誤や調剤事故が発生した場合、薬局内での動きが曖昧だと、患者への対応や関係機関への報告が遅れ、結果として問題が深刻化してしまうことがあります。あらかじめ対応の流れを整理し、全スタッフで共通認識を持っておくことが大切です。
患者・家族への初期対応
まずは患者の安全確保が最優先です。誤った薬剤を服用した可能性がある場合には、服用時期・量・症状の有無を確認し、必要に応じて速やかに医師へ連絡します。そのうえで、患者・家族に対して事実関係を説明し、謝罪と今後の対応方針を明示します。
このとき、情報を小出しにしたり曖昧な表現でごまかさず、現時点で判明している事実とこれから調べる内容を分けて丁寧に伝えることが信頼維持につながります。
行政機関への報告
重篤な健康被害を伴う事故や、社会的影響が大きいと判断される事例については、医療安全に関わる行政機関や関連団体への報告が求められることがあります。報告の要否や方法は、地域のガイドラインや各薬局の規定に従って判断します。
日頃から、どのレベルの事案をどこに報告すべきかを整理したマニュアルを用意しておくことで、事故発生時でも迷わず動けるようになります。
原因究明と再発防止
事故の収束を図るだけでなく、その後の原因分析と再発防止が何より重要です。個人のミスに帰結させるのではなく、勤務状況、動線、レセプトコンピュータの設定、棚の配置、ダブルチェックの方法など、業務全体の流れの中でどこに改善の余地があるかを洗い出します。
ヒヤリ・ハット事例も含めて定期的に振り返りの場を設け、「人に頼り過ぎない仕組み」と「人の注意力を補う工夫」の両方から改善を重ねていくことが、調剤過誤を減らすうえで重要です。
2026年の調剤過誤事例
どれだけ注意深く業務を行っていても、調剤過誤を完全に防ぐことは簡単ではありません。ここでは2026年に共有された調剤過誤事例のうち、薬局業務で再発防止につなげたい3事例を紹介します。事例の背景や発生要因を知り、日々の確認手順や運用を見直すきっかけにしましょう。
一包化調剤における薬剤間違い
薬剤師が患者X、患者Yの順に自動錠剤分包機のユニバーサルカセットを用いて一包化調剤を行った事例です。鑑査後に、患者Yに処方されていた薬剤がカセット内に残っていることが判明し、交付後の薬剤を確認したところ、一部の薬包に本来入るべき薬剤が入っておらず、代わりに患者Xの薬剤が混入していました。原因としては、先に分包した患者Xの薬剤を規定数より多くカセットへ入れてしまい、残った薬剤を確認しないまま次の患者Yの分包を続けたことに加え、鑑査時に全薬包ではなく一部のみを重点的に確認していたことが挙げられます。
※参照元:公益財団法人 日本医療機能評価機構 医療事故防止事業部「薬局ヒヤリ・ハット事例収集・分析事業 共有すべき事例」2026年 No.1 事例1
(https://www.yakkyoku-hiyari.jcqhc.or.jp/pdf/sharing_case_2026_01.pdf)
考えられる対策
ユニバーサルカセットを使用する際は、使用前・分包終了後・業務終了時にカセット内へ薬剤が残っていないかを必ず確認する手順を徹底することが重要です。また、一包化薬の鑑査では1包目だけで判断せず、すべての薬包について処方内容と実際の薬剤を照合する必要があります。機器の利便性に頼り切らず、運用手順書の見直しと確認作業の定着を図ることが再発防止につながります。
計数間違い
患者にモンテルカスト細粒4mg「タカタ」90日分が処方され、1袋7包入りであるため12袋と端数6包を取り揃えたところ、鑑査時にそのうち1袋が開封済みで5包しか入っておらず、2包不足していた事例です。背景には、直前の別患者の調剤で開封した袋に残った端数を元の袋へ戻して保管していたこと、さらに今回の取り揃え時に開封状態の確認が行われなかったことがありました。加えて、開封後に残った端数の取り扱いについて薬局内で統一したルールが定められていなかったことも要因と考えられます。
※参照元:公益財団法人 日本医療機能評価機構 医療事故防止事業部「薬局ヒヤリ・ハット事例収集・分析事業 共有すべき事例」2026年 No.2 事例1
(https://www.yakkyoku-hiyari.jcqhc.or.jp/pdf/sharing_case_2026_02.pdf)
考えられる対策
複数包が1袋にまとまっている薬剤は、開封後の端数を元の袋へ戻すと未開封品と区別しにくくなるため、輪ゴムで留める、別容器に入れるなど、開封済みであることがひと目でわかる管理方法をルール化する必要があります。また、鑑査時には数量だけでなく、1袋ずつ開封の有無まで確認する運用を徹底し、手順書への明記とスタッフ間の共有を行うことが重要です。
戻し間違いによる薬剤取り違え
患者にシダキュアスギ花粉舌下錠5,000JAUが処方されたものの、鑑査時に別薬であるクラリチンレディタブ錠10mgが調製されていたことが判明した事例です。原因は、直前に別患者用として準備していたクラリチンレディタブ錠10mgが不要になった際、外観の似ているシダキュアスギ花粉舌下錠5,000JAUの棚へ誤って戻されてしまったことでした。その結果、正しい棚に誤薬が混入し、調製担当者が気付かないまま取り揃えてしまいました。
※参照元:公益財団法人 日本医療機能評価機構 医療事故防止事業部「薬局ヒヤリ・ハット事例収集・分析事業 共有すべき事例」2026年 No.3 事例1
(https://www.yakkyoku-hiyari.jcqhc.or.jp/pdf/sharing_case_2026_03.pdf)
考えられる対策
外観類似薬の取り違えを防ぐには、薬剤棚に注意喚起表示を付けるだけでなく、薬剤を戻す際のダブルチェックや、一時保管場所を設けて落ち着いて確認できる運用を整えることが重要です。また、「棚に入っている薬剤は正しいはず」という思い込みを排し、調製時・鑑査時ともに薬剤名や外観をあらためて確認する必要があります。GS1コードを活用した監査支援システムと目視確認を併用し、手順とシステムの両面から再発防止策を講じることが望まれます。
2025年の調剤過誤事例
どれだけ細心の注意を払ったとしても完全にミスをなくすことは非常に難しいです。ここでは2025年に発生した調剤過誤事例を紹介しますので、事例を知って予防・対策を講じていきましょう。
分包紙の印字による服用間違い
往診した医師から「1回2錠 1日1回 朝食後10日分」の錠剤が処方され、錠剤を粉砕するように指示があった。処方箋を応需した薬剤師は指示通り薬剤を粉砕して1包に1回量である2錠を分包し、分包紙には薬品名と「朝食後」を印字し、薬袋には「1回1包」と記載。薬剤を受け取りに来た家族Xには1日1回1包ずつ服用するよう説明して交付したが、他の家族Yは分包紙の印字を見て1包に錠剤1錠が入っていると思い、患者に1回に2包を服用させていた。後日、家族Yから薬剤が足りないと薬局に電話があったことから服薬状況を確認したところ、患者は1回2包を服用していたことが発覚した。
※参照元:公益財団法人 日本医療機能評価機構 医療事故防止事業部「薬局ヒヤリ・ハット事例収集・分析事業 共有すべき事例」
(https://www.yakkyoku-hiyari.jcqhc.or.jp/pdf/sharing_case_2025_01.pdf)
考えられる対策
錠剤を粉砕する際には分包紙の印字を用法のみにするか、薬剤名も印字するかは患者の状況に応じて判断すると記載がされている。本来は分包紙内の薬剤の薬剤名・錠数・服用時点などの情報を印字することが望ましいとされているが、分包紙に印字できる文字数が限られているため、処方内容や患者の服用・生活状況を考慮したうえで印字内容を選択する必要がある。
併用禁忌のヒヤリハット
発熱外来を受診して新型コロナウイルス感染症であると診断された患者に対し錠剤が処方された。薬剤師が患者のお薬手帳を確認したところ、他院の循環器科から複数の薬剤が 処方されており、処方された錠剤と併用禁忌である医薬品を服用していることがわかったため薬剤師が疑義照会を行ったところ、錠剤から別のカプセル剤に変更となった。発生原因としては発熱外来がひっ迫している状況であったため、処方医は患者の併用薬を十分に確認できなかったものと考えられている。
※参照元:公益財団法人 日本医療機能評価機構 医療事故防止事業部「薬局ヒヤリ・ハット事例収集・分析事業 共有すべき事例」
(https://www.yakkyoku-hiyari.jcqhc.or.jp/pdf/sharing_case_2025_01.pdf)
考えられる対策
今回は疑義照会によって最悪の事態を免れたため、従来のシステムがうまく機能したともいえる。薬局においては医薬品の禁忌薬についての一覧表を作成するなどして、その医薬品が処方された際には確認漏れが防げるような仕組みづくりを行っている。
疑義照会による投与量の修正
錠剤5mg 1回1錠1日2回を継続服用している非弁膜症性心房細動の患者の処方箋を応需した事例。前回来局時から今回までの間に患者は80歳になっており、薬剤師から患者に対して「気になる症状がないか?」と確認したところ紫斑が出現していることを聴取した。さらに現在の体重が42kgであること、血清クレアチニン値は0.66mg/dLであることを確認したが、患者の年齢および体重が処方薬の減量基準に該当することから、処方医へ疑義照会を行った。その結果、錠剤2.5mg 1回1錠1日2回に減量になった。
※参照元:公益財団法人 日本医療機能評価機構 医療事故防止事業部「薬局ヒヤリ・ハット事例収集・分析事業 共有すべき事例」
(https://www.yakkyoku-hiyari.jcqhc.or.jp/pdf/sharing_case_2025_02.pdf)
考えられる対策
本件の原因は「主治医が患者の年齢・体重の変化により原料基準に該当していることに気付かなかった」と想定されている。薬局においては減量基準のある医薬品が処方された際、患者の年齢や体重・腎機能の検査結果などを継続的に確認することを徹底している。患者が初めて処方を受けた時は原料基準に該当していないとしても、服用を継続しているうちに減量基準に該当することがあるため、医師・薬剤師が共に年齢や体重・腎機能の変化について定期的に把握することが必要である。
用量の入力間違い
70歳代の患者に対して医薬品1回4mg 1日1回 3日分が処方された事例。処方箋を応需した薬局のスタッフは、1回量である「4mg」を「4mL」と誤認してレセプトコンピュータに入力してしまった。調製を担当した薬剤師が入力間違いに気付いたため、1回量を「40mL」へ訂正した。発生原因としては当該医薬品の用量が「mg」(成分量)で処方された場合にはレセプトコンピュータへ「mL」(製剤量)換算して入力する必要があったため。しかし薬局のスタッフは単位の違いに気付かず、誤った用量をレセプトコンピュータに入力してしまっていた。
※参照元:公益財団法人 日本医療機能評価機構 医療事故防止事業部「薬局ヒヤリ・ハット事例収集・分析事業 共有すべき事例」
(https://www.yakkyoku-hiyari.jcqhc.or.jp/pdf/sharing_case_2025_03.pdf)
考えられる対策
レセプトコンピュータに用量を入力する場合においては、処方箋に記載されている単位とレセプトコンピュータに入力する単位を必ず確かめるよう、スタッフへの周知徹底を実施。起こり得るエラーとしてスタッフ全体に周知して再発防止をするために、単位の誤認により用量の入力間違いが起きやすい薬剤をリスト化して薬局内で共有・展開している。
戻し間違いによる取り違い
患者に錠剤が処方され薬剤を交付したが、後日患者の家族から連絡があり、交付した28錠に異なる錠剤が3錠混ざっていることが発覚したため、薬剤の交換を実施した。患者が服用する前に家族が気付いたことから誤った錠剤の服用はなかった。発生原因としてはスタッフが薬剤棚に薬品を戻す際、誤って間違った棚に戻してしまったものと想定される。当該薬局では薬剤の取り違えを防ぐため、PTPシートのGS1コードの読み取りにより薬剤名を確認したうえで、重量を計測し錠数を確認する調剤監査支援システムを採用しているが、今回は、間違ったコードを読み取っていたことに加え、それぞれの錠剤において重量の差がなかったことから混入に気付けなかった。
※参照元:公益財団法人 日本医療機能評価機構 医療事故防止事業部「薬局ヒヤリ・ハット事例収集・分析事業 共有すべき事例」
(https://www.yakkyoku-hiyari.jcqhc.or.jp/pdf/sharing_case_2025_04.pdf)
考えられる対策
複数の規格がある薬剤を採用している場合、薬剤棚にそれぞれの規格を強調する表示を行うことで誤認を防ぐ。薬剤を薬剤棚に戻す場合は薬剤監査支援システムでPTPシートのGS1コードを読み取り、薬剤名と棚番号を必ず確認してから戻す。コードの無い端数を薬剤棚に戻す場合、複数人で確認する。さらに同じ重量の薬剤が他に存在する可能性があることを認識し、鑑査の際には薬剤を目視でも確認する。
2024年の調剤過誤事例
業務を行うときは、誰しも調剤過誤を起こさないように注意を払っています。それでも、調剤過誤は毎年のように発生してしまいます。2024年に起こった調剤過誤事例について紹介します。
作業への慢心から起こった交付ミス
70代女性に薬の交付ミスが発生しました。「セファレキシンカプセル 4Cap」を渡すべきところ、誤って「セファレキシンカプセル 8Cap」を渡してしまった事例です。FAX受付後、入力時に前回Do処方から入力しました。処方監査、最終鑑査において確認不十分で、薬剤交付時にも患者様との確認が不十分だったことがミスの原因です。慣れにより手順を守らず、慌てて作業していたことが要因となっています。交付後すぐに発見したため、健康への影響は発生しませんでした。
※参照元:公益財団法人日本医療機能評価機構「薬局ヒヤリ・ハット事例収集・分析事業」
(https://www.yakkyoku-hiyari.jcqhc.or.jp/phreport/view/100000470294)
考えられる対策
業務ごとの手順を各自再確認し、手技をしっかりと身につけることが重要です。他のスタッフにも正しく作業できているか確認してもらう体制を構築することが求められます。待ち時間が気になっても、落ち着いてひとつひとつの作業に集中することを意識すると同時に、作業を中断した場合は、改めて最初から確認しなければいけません。
手入力の漏れで交付ミスが発生
在宅患者が医師訪問後にFAXで調剤。ヘルパーが処方箋を持参しました。FAXで処方入力する際はQRコードの読み取りができないため、すべて手入力しなければいけません。その作業において、「ツムラ芍薬甘草湯2.5g/頓服 こむら返り時 10回分」の処方を入力漏れ、漏れたまま薬剤師も気づかず交付してしまいました。後日、調剤録チェックしている事務員が発見しました。患者に連絡の上、自宅に配達したという事例です。患者への影響はありませんでした。
※参照元:公益財団法人日本医療機能評価機構「薬局ヒヤリ・ハット事例収集・分析事業」
(https://www.yakkyoku-hiyari.jcqhc.or.jp/phreport/view/100000470283)
考えられる対策
担当したのは歴25年の薬剤師です。FAXでは手入力をしなければいけないことは分かっていたものの、見落としが発生してしまいました。平素より利用されている患者であったことから、処方内容の確認について注意散漫になったことがミスの要因です。慣れからくる慢心がミスにつながらないよう手順を守る必要があります。以前にも同様のミスが起こっているため、薬局内で緊張感を保つことは不可欠です。
複数の処方箋の一枚を見落とし
A医院の処方箋とは別に他病院の処方箋も一緒に当薬局に出されていました。A医院の処方箋には気が付き調剤しましたが、他病院の処方箋は、明細書や領収書と一緒に折り曲げて渡されたために気が付かず、処方箋を患者に返してしまいました。後日、患者から、他病院の薬はどれですか?と連絡があり、調剤していないことに気が付いたという事例です。
※参照元:公益財団法人日本医療機能評価機構「薬局ヒヤリ・ハット事例収集・分析事業」
(https://www.yakkyoku-hiyari.jcqhc.or.jp/phreport/view/100000470291)
考えられる対策
多くの患者様が処方箋と一緒に領収書や明細書を出すことから、今回も処方箋ではなくそうした別の書類だろうと思い込み、注意深く確認しなかったことがミスの直接的な原因です。担当した薬剤師の疲労・体調不良が重なり、確認を怠りました。業務フローとして、出された紙はすべて広げて、何の書類かを確認する手順を盛り込む必要があります。体調や気分に左右されず、確実な確認を行うには、必ずやるべきこととしてフロー化することが重要です。
2020年の調剤過誤事例
2020年、とある薬局に於いて起きてしまった調剤過誤についてをお伝えします。
監査でも気付かず患者が歩行困難に
本来はニュープロパッチ18mgを処方する患者にイクセロンパッチ18mgを処方してしまったとのこと。監査でも気付くことができなかったとのことで患者に払い出されてしまったようです。
患者はその場でいつもと違うものであることに気付いていたものの、包装が変わっただけだと思い、受け取った後に服用。14日間に渡って使用を続けた結果、体調の変化をもたらし、歩行困難になってしまったとのこと。そこで薬を調べてみると、いつもと違う薬を処方されていたことに気付き、薬剤部に問い合わせたところ薬剤間違いが発覚しました。
※参照元:公益財団法人日本医療機能評価機構「医療事故情報」
(http://www.med-safe.jp/mpreport/view/AC3118F9C2F8D4CFF)
考えられる対策
ダブルチェックの強化やピッキング者・最終監査者それぞれに確認者を設け、処方箋には薬剤注意の記号を付帯。
また、ピッキングの際、調剤の棚毎に分担していたものを、別々のピッキング者にするよう配置を変更するなどの対策が考えられます。
一般薬と麻薬の払い出し事例
選択的血しょう交換療法を目的とし、薬剤師Aが頓用の10%モルヒネ塩酸塩散を調剤し、薬剤師Bが鑑査しました。
鑑査した麻薬を他の一般薬と一緒に置いていたため、薬剤師Aは気づかずに一般薬と一緒に病棟へ払い出してしまったという事例です。病棟からの指摘で事象が発覚しました。
現行のシステムでは麻薬処方せんの薬剤部控えに、定期内服薬の場合「医療麻薬控え」と印字がされますが頓用では「入院必要時」と印字され麻薬と表示されないこと背景・原因となり発生しました。
参照元:公益財団法人日本医療機能評価機構 医療事故情報
(https://www.med-safe.jp/mpreport/view/AA062C9F66B724616)
考えられる対策
薬袋に麻薬であることが分かるような印字を行うことが対策として考えられます。
障害残存の可能性がある事故
肺臓炎に対する過料目的でステロイド投与が必要と判断されたため、プレドニンを処方する必要があった患者に対しデカドロンを処方したため過剰投与となった事例です。
薬剤の力価に対する知識が不足していたため思い込みによる処方で過剰投与となってしまい、調剤薬局からの疑義照会や近医からの指摘に対しても確認を行わず、思い込みでの投与を続けてしまい対応が遅れました。
参照元:公益財団法人日本医療機能評価機構 医療事故情報
(https://www.med-safe.jp/mpreport/view/A0F33EDBF97035526)
考えられる対策
ステロイド投与が必要となった場合には、上級医への相談を行うこと、及び疑義照会や指摘があった場合も上級医へ相談し、放置することない対応を行う対策が必要です。
ミス防止×スピードUP!?
おすすめの調剤監査システムを
スペック比較
2019年の調剤過誤事例
患者は気付いていた処方ミス
外来処方でノルバスク1錠朝食後処方のところ、リピトール1錠で調剤。監査間違いに気付かず投薬してしまったとのこと。実は患者はいつもと違う薬であることに気付いていたものの、薬が変更になったと解釈し、42日間ほど服用。その後の再診時、血圧が高くなっていたことから違う薬を処方。さらに再診時、残りの薬を持ってきてもらった時に間違っている薬が入っていることに気付き、ミスが発覚。
※参照元:公益財団法人日本医療機能評価機構「医療事故情報」
(http://www.med-safe.jp/mpreport/view/A750BCEC5D97E16DA)
考えられる対策
最終確認など、様々な点に於いて確認の徹底。最終確認を怠っていた可能性があることから、気を引き締め、慣れている作業であっても確認を厳守する。
期限切れの薬を患者に渡していた
自動錠剤分包機内の薬剤の一部が期限切れを起こしていたとのこと。期限切れ確認担当の薬剤師に対し、他の薬剤師が質問したことで発覚。記録をたどると、7名の患者に期限切れの薬が調剤されてしまっていたとのこと。
※参照元:公益財団法人日本医療機能評価機構「医療事故情報」
(http://www.med-safe.jp/mpreport/view/A861482FBC90EB659)
考えられる対策
各種自動システムはとても便利ではあるものの、自動システムを運用・用意する側の意識も大切。特に在庫管理に関してはこまめに注意したり、この事例のように担当以外の薬剤師がチェックするなど、管理がルーティンになって疎かになっていたとしても他の薬剤師が気付ける環境を整えておくことが重要です。
添付文書の確認不足によるアクシデント
入院患者に対しインフルエンザ薬の予防内服をする際透析患者への投与量の確認があったが、別の質問を調べていたため近くにいたICT薬剤師に相談して自分で調べて確認をせず病棟に誤った返答をしたために発生した事例です。
通常であれば透析患者は1カプセルを1回内服し、5日後もう1回1カプセルを内服するべきところ、1日1回を連日投与していました。
業務に追われ薬剤部全体でバタバタしていたこと、かつ回答を要する質問が多かったため人に聞いて分かることは聞いて済ます、という対応を行ったことにより発生しました。
参照元:公益財団法人日本医療機能評価機構 医療事故情報
(https://www.med-safe.jp/mpreport/view/A75EACD2CF55119CA)
考えられる対策
初歩的ではありますが、煩雑さを理由にせずひとつずつ丁寧な対応を心がける必要があると考えられます。
必要な薬剤が無調剤となっていた事例
既往に食道静脈瘤破裂があり、EVL後で継続的に胃酸抑制剤を使用していたが、院外薬局で胃酸抑制剤が無調剤となっていた事例です。
入院時の持参薬確認に含まれていないことを発見し、調剤した院外薬局に確認を依頼して発覚しました。
当該薬剤が一包化されていないことに鑑査時に気づけなかったため発生した事例です。
参照元:公益財団法人日本医療機能評価機構 医療事故情報
(https://www.med-safe.jp/mpreport/view/A35FD458E126A7F48)
考えられる対策
一包化薬の識別コードや、錠数の確認・記録の徹底、投薬時に薬包から一包化薬を出して見せ、薬剤師による再度の確認・説明を行う対策が考えられます。